درمان زانوی ضربدری در کودکان و بزرگسالان
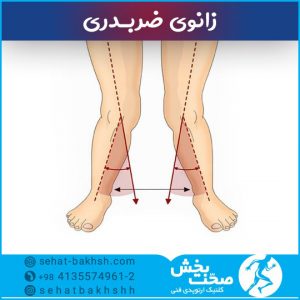
زانوی ضربدری به حالتی گفته می شود که درآن زاویه بالای ساق پا به طرف داخل میباشد و زانوها در تماس با یکدیگر قرار می گیرند و مچ ها ازهم دور می شوند.بسیاری از کودکان تاسن ۳سالگی دچار ساق پای خمیده هستند و علت پای ضربدری در این کودکان خم بودن ساق پا در رحم مادر است و این کودکان تاسنین ۴یا ۵ سالگی با کجی زانو یا زانوی ضربدری مواجه هستند و درسن ۶ یا ۷سالگی پای آن ها صاف می شود اگرچه در برخی ازکودکان این کج بودن ادامه پیدا می کند. از علائم زانو ضربدری کج بودن زانو است، دراین موارد دلیل کج بودن زانو می تواند بر اثر شرایطی مانند بیماری نرمی استخوان یا بدشکلی های ژنتیکی باشد. در ادامه ببیشتر به این عارضه و درمان پای ضربدری می پردازیم.
علائم زانوی ضربدری
ظاهر پاها و وضعیت زانوها در بسیاری از موارد به وضوح نشان دهنده وضعیت زانوی ضربدری هستند . نزدیک شدن زانوها به خط میانی بدن و دورشدن قوزک داخلی مچ پا ازیکدیگر و سائیده شدن زانوها به یکدیگر به هنگام راه رفتن از علایم واضح و روشن زانو ضربدری هستند . سایر علائم پا ضربدری در ادامه آورده شده اند:
– کوتاهی تاندون آشیل
– تمایل کشکک ها به خارج و احتمال بروز نیمه دررفتگی آن
– خستگی زود رس به هنگام راه رفتن و دویدن
– درد پشت ساق وجلوی ران
– کوتاهی قد
– آرتروز زانو زودرس
– سائیدگی بیش از حد کناره داخلی کفش
– راه رفتن با پاهای چرخیده به خارج و گاه به طور عکس با چرخش پنجه پا به داخل
– نوزادان به خاطر وضعیت فشردگی آن ها در رحم مادر با پای پرانتزی به دنیا می آیند. پاهای کودک با آغاز راه رفتن قوی تر می شوند و زانو ها به سمت داخل حرکت می کنند(در حدود ۱۲ تا ۱۸ ماهگی). اما در بعضی کودکان در ۳ سالگی، پاها بیش از اندازه به سمت داخل ( زانوی ضربدری) می شوند. در این زمان موقع ایستادن کودک، زانوها با یکدیگر تماس داشته، اما قوزک ها از یکدیگر جدا هستند.
همچنین پای ضربدری می تواند در نتیجه مشکلات یا بیماری های خاص همچون موارد زیر ایجاد شود:
– نرمی استخوان براثرکمبود ویتامین دی دربدن
– شرایط کبود سایر موادغذایی مانند ویتامین سی
– عوامل نادر ژنتیکی مانند ابتلا به سندروم کوهن
– وارد شدن آسیب به استخوان ساق پا (در این حالت فقط یک پا دچار خم یا انحنا می شود)
– اضافه وزن یا چاقی
– در بزرگسالان کجی استخوان می تواند بر اثر هرگونه صدمه مانند شکستگی مچ پا و بیماری هایی مانند آرتروز استخوان یا روماتیسم ایجاد شود
پای ضربدری همچنین ممکن است با مشکل صافی کف پا ارتباط داشته باشد. هنگامی که زانوها در موقعیتی قرار می گیرند که بیش از حد خم و انحنا دارد، مفاصل پا مجبور به چرخش در محل خود می شود. این شرایط باعث وارد شدن فشار و کشیدگی زیاد به غضروف ها، تاندون ها و نیز بافت نرم داخل انحنای پا می شود.
روش های درمان
برای کودکانی که به دیسپلازی استخوان مبتلا هستند، دارو درمانی می تواند نقش تعیین کننده و تاثیرگذار داشته باشد.. استفتده از داروهای مسکن و ضد التهاب نیز میتواند در کاهش درد و التهاب ناشی از دفورمیتی زانو کمک کند.
همچنین پزشک متخصص یا فیزیوتراپیست می توانند برنامه تمرینی مخصوصی رابرای اصلاح وضعیت زانوی ضربدری در کودکان طراحی کنند. فیزیوتراپیست می تواند یک برنامه ورزشی برای کمک به استحکام عضلات ضعیف طراحی کند وقتی مفصلی در تمام اوقات در یک وضعیت غیرهم تراز قرار داشته باشد.
سفتی مفاصل و عضلات باعث می شود که ورزش کردن و انجام حرکات استقامتی مخصوص آن ناحیه دشوار شود. فیزیوتراپیست می تواند زانوی شما را معاینه کند، متوجه شود کدام ساختارها سفت شده اند و یک برنامه کششی مناسب و حرکات اصلاحی زانوی ضربدری برای شما عرضه کند.
استفاده از زانوبند یا آتل در شب برای درمان (زانوی پرانتزی) و همچنین زانوی ضربدری توصیه می شود. کارکرد زانوبند شبانه ای که به کفش متصل است کشیدن زانو به سمت وضعیت صحیح آن است. گاهی اوقات، این زانوبندها باید به صورت سفارشی ساخته شوند.
کفی های سفارشی برای زانوی ضربدری و اصلاح حرکت غیرنرمال پا و توزیع وزن در پا کمک می کند. چرخش بیش از حد پا به داخل با کفی های طبی اصلاح می شود. این کفی ها باعث ثبات پا و اصلاح عدم تعادل ناشی از آسیب دیدگی می شوند.
توصیه مهم
در صورتی که باید این عمل جراحی را انجام دهید و سیگار می کشید ، بسیار مهم است که حداقل دو هفته قبل و سه ماه بعد از انجام این عمل مصرف سیگار را قطع کنید. این دستور به این دلیل است که کشیدن سیگار رسیدن خون به استخوان را دچار اختلا می کند و این موضوع می تواند بازسازی استخوان را به تاخیر بیاندازد یا حتی از بازسازی آن جلوگیری کند.
همچنین در نظر داشته باشید با گذشت حداقل شش تا هشت هفته پس از انجام عمل جراحی برش استخوانی برای اصلاح زانوی ضربدری ، می توانید دوباره رانندگی کنید.


 زانوی ضربدری بیشتر در کودکان روی میدهد و معمولاً مسئله نگرانکنندهای نیست اما در صورتی که این عارضه در بزرگسالان روی دهد باید مورد توجه قرار گیرد.
زانوی ضربدری بیشتر در کودکان روی میدهد و معمولاً مسئله نگرانکنندهای نیست اما در صورتی که این عارضه در بزرگسالان روی دهد باید مورد توجه قرار گیرد.
 پروتز (پروتز پا) Prosthesis به یک وسیله مصنوعی میگویند که جایگزین یک قسمت از دست رفته بدن می شود. اگرچه وسایل مصنوعی در قسمت های مختلفی از بدن بکار میروند ولی در ارتوپدی منظور از پروتز بیشتر اندام مصنوعی است. البته سر مصنوعی استخوان ران که از جنس فلز بوده و در شکستگی های گردن استخوان ران از آن استفاده میشود را هم پروتز می نامند.
پروتز (پروتز پا) Prosthesis به یک وسیله مصنوعی میگویند که جایگزین یک قسمت از دست رفته بدن می شود. اگرچه وسایل مصنوعی در قسمت های مختلفی از بدن بکار میروند ولی در ارتوپدی منظور از پروتز بیشتر اندام مصنوعی است. البته سر مصنوعی استخوان ران که از جنس فلز بوده و در شکستگی های گردن استخوان ران از آن استفاده میشود را هم پروتز می نامند. در گذشته بخش واسط بین استامپ و سوکت سخت پروتز را لایه ای از جنس پلی فوم تشکیل می داده است. با پیشرفت تکنولوژی و تولید مواد سازگار با بدن، این بخش جای خود را به لاینرها داده است که ممکن است از جنس سیلیکون، پلی یورتان و … باشد.
در گذشته بخش واسط بین استامپ و سوکت سخت پروتز را لایه ای از جنس پلی فوم تشکیل می داده است. با پیشرفت تکنولوژی و تولید مواد سازگار با بدن، این بخش جای خود را به لاینرها داده است که ممکن است از جنس سیلیکون، پلی یورتان و … باشد. اصطلاحا کفش طبی به کفشی گفته می شود که در کارگاهی خاص، با تجویز پزشک و زیر نظر مهندسین ارتوپدی فنی ساخته شود.
اصطلاحا کفش طبی به کفشی گفته می شود که در کارگاهی خاص، با تجویز پزشک و زیر نظر مهندسین ارتوپدی فنی ساخته شود.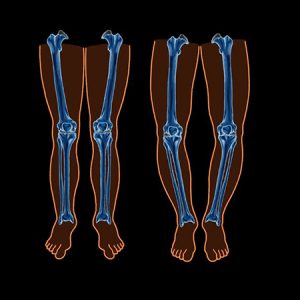 زانوی پرانتزی و زانوی ضربدری از مشکلات شایع کودکان می باشد. در این بیماران درحالت ایستاده، زانوها از هم فاصله داشته درحالیکه قوزک ها به هم چسبیدهاند و پاها حالت پرانتز میگیرند. زانوی ضربدری در مقابل زانوی پرانتزی است. در کلینیک صحت بخش خدمات ویژه برای بیماران زانوی ضربدری، پروتز پا و… ارائه می شود.
زانوی پرانتزی و زانوی ضربدری از مشکلات شایع کودکان می باشد. در این بیماران درحالت ایستاده، زانوها از هم فاصله داشته درحالیکه قوزک ها به هم چسبیدهاند و پاها حالت پرانتز میگیرند. زانوی ضربدری در مقابل زانوی پرانتزی است. در کلینیک صحت بخش خدمات ویژه برای بیماران زانوی ضربدری، پروتز پا و… ارائه می شود.