 زانوی ضربدری بیشتر در کودکان روی میدهد و معمولاً مسئله نگرانکنندهای نیست اما در صورتی که این عارضه در بزرگسالان روی دهد باید مورد توجه قرار گیرد.
زانوی ضربدری بیشتر در کودکان روی میدهد و معمولاً مسئله نگرانکنندهای نیست اما در صورتی که این عارضه در بزرگسالان روی دهد باید مورد توجه قرار گیرد.
اگر زانوی ضربدری به خودی خود اصلاح نشد و یا اگر این عارضه در اثر مشکلات زمینهای ایجاد شود احتمالاً به درمان نیاز میباشد.
علائم زانوی ضربدری
– هنگامی که زانوها با یکدیگر تماس داشته باشند و مچ پا و پاها بسیار از هم دور باشند.
– اختلال در راه رفتن
– طریقه راه رفتن (طرز راه رفتن) به حالتی غیرطبیعی و نادرست
چه عواملی موجب عارضه زانوی ضربدری میشود؟
دلایل متعددی موجب زانوی پرانتزی میشود این دلایل عبارتند از: تولد یا رشد، آسیبدیدگی، کمبود ویتامین، عوامل ژنتیکی و بیماریهای مفصل. علل ایجادکننده پای پرانتزی ممکن است در کودکان و بزرگسالان متفاوت باشد.
تولد یا رشد
زانوی ضربدری عارضه بسیار شایعی در میان کودکان میباشد. در اکثر موارد عارضه پای پرانتزی با بزرگتر شدن کودکان از بین میرود اما در صورتی که به مرور زمان عارضه برطرف نشد احتمال دارد که کودک به بیماریهای استخوانی مبتلا باشد.
شکستگی کوزن شکستگیهایی است که شامل شکستگی استخوان درشتنی میباشد. این نوع شکستگیها موجب بدشکلی و ناهنجاری پا میشود. این عارضه بیشتر در کودکانی که ۳ تا ۶ سال دارند روی میدهد. کودکانی که این عارضه را تجربه میکنند ممکن است به عارضه پای ضربدری مبتلا شوند.
راشیتیسم عارضهای است که در نتیجه کمبود ویتامین D به وجود میآید. به علت این عارضه، استخوانهای کودکان نرم و ضعیف میشود. این بیماری همچنین میتواند موجب تأخیر در رشد و بروز درد و ضعف عضلات شود.
زانوی ضربدری در بزگسالان ممکن است به علت عوامل ژنتیکی باشد که ممکن است از یکی از والدین یا هر دوی آنها به فرد منتقل شده باشد.
آسیبدیدگی
زانوی ضربدری در بزرگسالان ممکن است همانند کودکان به دنبال شکستگی ساق پا که اصلاحنشده روی دهد. همانطور که درباره شکستگی استخوان درشتنی (تیبیا) در فوق گفته شد این نوع شکستگی موجب بروز ناهنجاری در پا میشود که درنتیجهی آن ممکن است عارضه پای پرانتزی روی دهد.
بیماری مفصلی
چندین عارضهی پزشکی وجود دارد که اگر بزرگسالان به این عارضهها مبتلا باشند ممکن است به پای ضربدری نیز مبتلا شوند. بعضی از این عارضهها عبارتند از: استئو آرتریت یا روماتیسم مفصلی. فقط آرتروز نیست که میتواند موجب بروز پای ضربدری شود بلکه پای ضربدری نیز میتواند در آینده موجب آرتروز شود.
وزن
چاقی و اضافهوزن نیز میتواند منجر به بروز عارضه زانوی ضربدری شود.
درمان توسط پزشک
پزشک جهت درمان زانوی ضربدری و تشخیص اینکه آیا فرد به عارضه زانوی پرانتزی مبتلا است یا خیر چندین اقدام را انجام میدهد که عبارتند از:
– پاها، باسن و قسمت مچ به پایین را معاینه میکند.
– به طرز راه رفتن بیمار توجه میکند.
– در زمانی که زانوها با یکدیگر تماس کمی دارند، فاصله میان مچ پاها را اندازهگیری میکند.
– عکسبرداری اشعه ایکس را تجویز میکند تا ببیند که آیا استخوانها دارای مشکلات زمینهای هستند یا خیر.
درمان عارضه پای پرانتزی
اگر میخواهید بدانید که چگونه میتوان بدون انجام عمل جراحی میتوان عارضه پای ضربدری را درمان کرد باید بدانید که این موضوع تا حد زیادی به عامل ایجاد بدشکلی و انحراف پا بستگی دارد. اگر عامل ایجاد کننده عارضه پای پرانتزی به علت وجود مشکلات ساختاری نظیر ناهنجاری استخوانی باشد به احتمال زیاد انجام روشهای درمان زانوی ضربدری بدون جراحی به شما کمک نخواهد کرد.
اما اگر عارضه زانوی ضربدری در شما به علت مشکلات زمینهای نظیر وضعیت سلامتی یا ضعیف بودن عضلات ساق پا میباشد به احتمال زیادی اصلاح پای ضربدری به وسیله انجام روشهای بدون جراحی موفقیتآمیز خواهد بود.
بریس یا زانوبند
در هر حال اگر علت بروز عارضه زانوی پرانتزی، مشکلات مفصلی باشد که از آرتروز زانو ناشی میشوند درمانهای بدون جراحی مثل بریس ممکن است کمک کند. در صورتی که کشش و انقباض رباطها از جمله رباط جانبی داخل زانو و رباط صلیبی قدامی دشوار است استفاده از بریس نیز در این حالت زیاد کمکی نخواهد کرد. در صورتی که رباطهای زانویتان همچنان انعطافپذیر هستند، بریس تخلیه کننده وزن یکی از انواع بریسهایی است که میتواند به درمان کمک کند.
کفش ارتز
روش اصلاحی دیگری نظیر کفش ارتز (کفش طبی) برای درمان پای پرانتزی در بزرگسالان زیاد کمک نمیکند اما در صورتی که درد یا ناراحتی احساس میکنید میتواند به تسکین درد کمک کند.
تمرینات و حرکات ورزشی
تمرینات کششی نیز وجود دارند که بر روی تقویت عضلات پا و قسمت مچ پا به پایین تمرکز دارند و میتوانند به کاهش شدت والگوس (زاویه دارشدن زانو به خارج) زانو کمک کند. برخی از تمریناتی که میتوانید انجام دهید شامل حرکاتی نظیر حرکت قدم به کنار، حرکت پلکان، اسکات یا چمباتمه زدن کنار دیوار، فشار دادن زانو، کشش عضله همسترینگ میباشد. این حرکات را میتوان جهت تقویت مفاصل زانو انجام داد که میتوانند به کاهش شدت حالت ضربدری پا کمک خواهد کرد.
از روش ماساژ درمانی جهت درمان افرادی که از عارضه پای ضربدری رنج میبرند استفاده میشود. این روش شامل حرکت دادن پا به اطراف میباشد. هدف اصلی این روش کاهش میزان شدت پای ضربدری و کمک به رشد استخوان است. این روش برای افرادی که به بزرگسالی رسیدهاند یا اصلاً عوارضی ندارد و یا اینکه عوارض آن اندک است.
کم کردن وزن
اگر دلیل ابتلا شما به پای ضربدری اضافهوزن است مسلماً کاهش وزن میتواند به بهبود ناهنجاری پا کمک کند. به هر حال ثابت شده است که غالباً میزان شدت پای ضربدری در افراد چاق در مقایسه با شدت آن در افراد لاغر بیشتر است.
کمبود ویتامین
احتمالاً درمان بیماریهای زمینهای که موجب بروز ناهنجاری در پا میشود مؤثرترین روش بدون جراحی برای اصلاح پای ضربدری میباشد. یکی از این بیماریها، بیماری به نام راشیتیسم یا نرمی استخوان است که علت آن کمبود ویتامین D میباشد. به سادگی با درمان این بیماری استخوانها سالم میشود که درنهایت به اصلاح زانوی ضربدری کمک میکند.
یکی دیگر از بیماریهایی که بر اثر کمبود ویتامین ایجاد میگردد و میتواند موجب بروز پای ضربدری شود، بیماری اسکوروی است. اسکوروی به علت کمبود ویتامین ث به وجود میآید. هر دوی این بیماریها بهوسیله مصرف مکملهای ویتامین دی و ث و تزریق ویتامین و یا رژیم غذایی مناسب درمان میشوند.
عمل جراحی
روش عمل جراحی شامل افزودن یا برداشتن استخوان میباشد که این روش جراحی با نام استئوتومی شناخته میشود.



 پروتز به وسیله ای مصنوعی می گویند که جایگزین قسمت از دست رفته بدن می شود. اگر چه وسایل مصنوعی در قسمت های مختلفی از بدن بکار می روند، ولی در ارتوپدی منظور از پروتز، اندام مصنوعی است.
پروتز به وسیله ای مصنوعی می گویند که جایگزین قسمت از دست رفته بدن می شود. اگر چه وسایل مصنوعی در قسمت های مختلفی از بدن بکار می روند، ولی در ارتوپدی منظور از پروتز، اندام مصنوعی است. سوکت پروتز برای آمپوتههای بالای زانو نباید سخت و ناراحت کننده باشد. کیفیت زندگی استفاده کننده از این پروتز ها ( پروتز زانو ) نباید توسط لبههای پر فشار پروتز محدود شود.
سوکت پروتز برای آمپوتههای بالای زانو نباید سخت و ناراحت کننده باشد. کیفیت زندگی استفاده کننده از این پروتز ها ( پروتز زانو ) نباید توسط لبههای پر فشار پروتز محدود شود.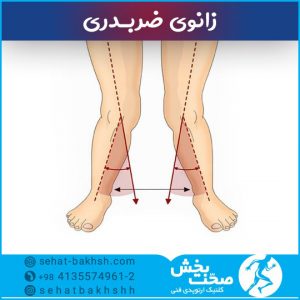
 زانوی ضربدری بیشتر در کودکان روی میدهد و معمولاً مسئله نگرانکنندهای نیست اما در صورتی که این عارضه در بزرگسالان روی دهد باید مورد توجه قرار گیرد.
زانوی ضربدری بیشتر در کودکان روی میدهد و معمولاً مسئله نگرانکنندهای نیست اما در صورتی که این عارضه در بزرگسالان روی دهد باید مورد توجه قرار گیرد. قطع عضو زیر زانو یکی از شایعترین قطع عضوهایی است که اتفاق می افتد. بیشترین دلیل این قطع عضو در کشورهای پیشرفته بیماری های عروقی نظیر درگیری عروق محیطی ( PVD) ، دیابت، تروما و سایر علل می باشد.
قطع عضو زیر زانو یکی از شایعترین قطع عضوهایی است که اتفاق می افتد. بیشترین دلیل این قطع عضو در کشورهای پیشرفته بیماری های عروقی نظیر درگیری عروق محیطی ( PVD) ، دیابت، تروما و سایر علل می باشد.