تولید اورتزهای سارمینتو در صحت بخش
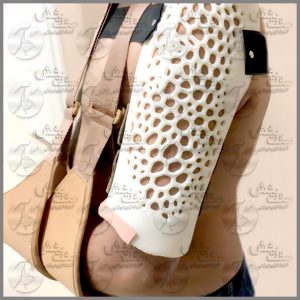 اورتزهای سارمینتو برای درمان شکستگی هومورال استفاده می شود. شکستگی هومورال و یا به بیان عامیانه تر، شکستگی استخوان بازو یکی از سخت ترین شکستگی های ممکن در بدن انسان است. استخوان بازو یا هومروس، استخوانی بلند است که بین شانه و آرنج قرار میگیرد و به دلیل اینکه عصب های زیادی در آنجا وجود دارد، معمولا ترجیح داده می شود که به جای جراحی از روش آتل بندی استفاده شود.
اورتزهای سارمینتو برای درمان شکستگی هومورال استفاده می شود. شکستگی هومورال و یا به بیان عامیانه تر، شکستگی استخوان بازو یکی از سخت ترین شکستگی های ممکن در بدن انسان است. استخوان بازو یا هومروس، استخوانی بلند است که بین شانه و آرنج قرار میگیرد و به دلیل اینکه عصب های زیادی در آنجا وجود دارد، معمولا ترجیح داده می شود که به جای جراحی از روش آتل بندی استفاده شود.
روش های درمان شکستگی هومورال
دو روش کلی برای درمان این نوع از شکستگی وجود دارد. یکی از این روش ها روش جراحی است که به کمک جراحی ارتوپدی، این استخوان فیکس می شود. اما در بیشتر مواقع می توان با یک آتل بندی درست نیز به بهبود و درمان شکستگی و جوش خوردن استخوان بازو کمک کرد. روش آتل بندی زمانی به کار می آید که تکههای خرد شدهی استخوانی از جای خود حرکت نکنند وگرنه تنها روش درمانی، جراحی خواهد بود.
ارتزهای سارمینتو برای درمان شکستگی استخوان بازو
درمان غیر جراحی معمولاً با استفاده از آویز دست یا ابزار کمک کننده برای بیحرکت کردن شانه به نام بریس یا اُرتز سارمینتو استفاده می شود. فشردهسازی بافت محیطی که توسط این بریس ارائه شده است، قسمتهای استخوان بازوی فرد بیمار را کنترل میکند تا بتواند به درستی التیام یابند.
پوستههای ارتز سارمینتو از جنس پلیاتیلن سفت و سخت ساخته شده است که سبک و با دوام هستند. روکش فومی ساختار سلولی بسته باعث میشود تا ارتز سارمینتو بر روی پوست نرم باشد. برای راحتی بیشتر و پشتیبانی سبک، این بریس هومرال بلند سارمینتو با دو زیر آستین کشبافت موجود میباشد. سیستم بندکشی این ارتز سارمینتو برای مراقبت از شکستگی استخوان بازو، به فرد اجازه میدهد تا تناسب خود را به راحتی تنظیم و متناسب کند. همچنین دو بند در اطراف بازو وجود دارد که هر کدام میتوانند در صورت لزوم پیشرفت شکستگی استخوان هومروس سفت یا شل شوند. علاوه بر این، یک قسمت سرآستین برای مچ دست وجود دارد که دست را نگه داشته و آرنج را در حالت خم شده نگه میدارد.
این ارتز معمولا ۱۰ روز پس از آغاز درمان مورد استفاده قرار می گیرد. به طوریکه در ابتدا پزشک از آتل گچی استفاده می کند و پس از حدود ۱۰ روز آتل گچی باز شده و ارتزهای سارمینتو جایگزین آن می شود.
تولید ارتز سارمینتو اختصاصی در صحت بخش
کلینیک ارتوپدی فنی صحت بخش خدمات مربوط به ارائه ارتزهای اختصاصی سارمینتو را به مشتریان خود ارائه می دهد. این ارتزهای سه بعدی بر اساس اندازه دور بازو و دست هر فرد ساخته می شود و به کمک پرینتر سه بعدی، دقیق ترین اندازه ارتز برای هر فرد بیمار تهیه می شود تا علاوه بر راحتی، در کاهش زمان درمان نیز کمک کند.


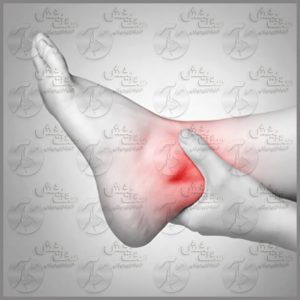 مُچ پا یا قوزک پا بین کف پا و ساق پا قرار دارد. این مفصل طوری در انسان توسعه یافته که دو وظیفه مهم را به خوبی انجام میدهد یکی تحمل سنگینی وزن بدن و دیگری قدرت حرکت و پیشروی را ممکن میسازد. به همین دلیل یکی از مهم ترین مفاصل بدن انسان محسوب می شود و هر گونه درد و مشکل در این مفصل می تواند توان حرکتی انسان را کاهش دهد. البته قوزک پا برآمدگی استخوانی است که در انتهای ساق پا و در قسمت مچ پا قرار دارد. در واقع دو بخش قوزک داخلی و قوزک خارجی وجود دارد. یکی از شکایات شایع در افراد مسن درد و تورم در قسمت خارجی مچ پاست که در شروع این مشکل بدنبال فعالیت رخ داده و با گذشت زمان دائمی خواهد شد.
مُچ پا یا قوزک پا بین کف پا و ساق پا قرار دارد. این مفصل طوری در انسان توسعه یافته که دو وظیفه مهم را به خوبی انجام میدهد یکی تحمل سنگینی وزن بدن و دیگری قدرت حرکت و پیشروی را ممکن میسازد. به همین دلیل یکی از مهم ترین مفاصل بدن انسان محسوب می شود و هر گونه درد و مشکل در این مفصل می تواند توان حرکتی انسان را کاهش دهد. البته قوزک پا برآمدگی استخوانی است که در انتهای ساق پا و در قسمت مچ پا قرار دارد. در واقع دو بخش قوزک داخلی و قوزک خارجی وجود دارد. یکی از شکایات شایع در افراد مسن درد و تورم در قسمت خارجی مچ پاست که در شروع این مشکل بدنبال فعالیت رخ داده و با گذشت زمان دائمی خواهد شد.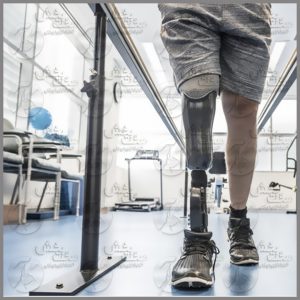 شاید عدم آشنایی با روش کاری در ارتوپدی فنی و مراحل کاری پیش رو باعث شود که استرس زیادی هنگام مراجعه به کلینیک ارتوپدی فنی داشته باشید. اما در واقعیت این جلسات در صورت رعایت برخی از نکات، اصلا جلسات چالشی و سختی برای شما نخواهد بود.
شاید عدم آشنایی با روش کاری در ارتوپدی فنی و مراحل کاری پیش رو باعث شود که استرس زیادی هنگام مراجعه به کلینیک ارتوپدی فنی داشته باشید. اما در واقعیت این جلسات در صورت رعایت برخی از نکات، اصلا جلسات چالشی و سختی برای شما نخواهد بود. ۲۹ بهمن ماه مصادف با روز کارآفرینی است. کارآفرینی تعریف مشخصی دارد. کارآفرین به شخصی گفته می شود که با ایده و یا سرمایه خود اقدام به آغاز تولید یا کسب و کاری می کند که در نتیجه آن عده ای دیگر از مردم صاحب شغل و درآمد می شوند. به مجموعه این کارها که منجر به استخدام یا توانمند کردن افراد برای کسب درآمد می شود، کارآفرینی گفته می شود. در کشورهای پیشرفته جهان، کارآفرینی اقدام بسیار ارزشمندی است که به هر شکل ممکن مورد حمایت دولت ها قرار می گیرد. معمولا در کشورهایی که کارآفرینان ارزش بالایی دارند، آمار اشتغال نیز بیشتر است و بیکاری در حداقل قرار دارد.
۲۹ بهمن ماه مصادف با روز کارآفرینی است. کارآفرینی تعریف مشخصی دارد. کارآفرین به شخصی گفته می شود که با ایده و یا سرمایه خود اقدام به آغاز تولید یا کسب و کاری می کند که در نتیجه آن عده ای دیگر از مردم صاحب شغل و درآمد می شوند. به مجموعه این کارها که منجر به استخدام یا توانمند کردن افراد برای کسب درآمد می شود، کارآفرینی گفته می شود. در کشورهای پیشرفته جهان، کارآفرینی اقدام بسیار ارزشمندی است که به هر شکل ممکن مورد حمایت دولت ها قرار می گیرد. معمولا در کشورهایی که کارآفرینان ارزش بالایی دارند، آمار اشتغال نیز بیشتر است و بیکاری در حداقل قرار دارد.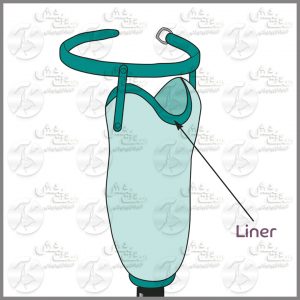 در گذشته بخش واسط بین استامپ و سوکت سخت پروتز را لایه ای از جنس پلی فوم تشکیل می داد. با پیشرفت تکنولوژی و تولید مواد سازگار با بدن، این بخش جای خود را به لاینرها داده است که ممکن است از جنس سیلیکون، پلی یورتان و مواد جدیدی باشد که در ساخت پروتزها مورد استفاده قرار می گیرد. به بیان خلاصه تر، کمپانی های سازنده عملا به صورت معمول از چهار نوع پلیمر استفاده می کنند. لاینرهای متداول عبارت از لاینرهای سیلیکونی، پلی یورتانی (ژل لاینر)، ترمولین سافت و اکسترا سافت هستند.
در گذشته بخش واسط بین استامپ و سوکت سخت پروتز را لایه ای از جنس پلی فوم تشکیل می داد. با پیشرفت تکنولوژی و تولید مواد سازگار با بدن، این بخش جای خود را به لاینرها داده است که ممکن است از جنس سیلیکون، پلی یورتان و مواد جدیدی باشد که در ساخت پروتزها مورد استفاده قرار می گیرد. به بیان خلاصه تر، کمپانی های سازنده عملا به صورت معمول از چهار نوع پلیمر استفاده می کنند. لاینرهای متداول عبارت از لاینرهای سیلیکونی، پلی یورتانی (ژل لاینر)، ترمولین سافت و اکسترا سافت هستند. وقتی شما دارای پای صاف خواهید بود که قوس داخل پا صاف و کف پا کاملا با سطح زمین در تماس باشد. اگر زمانی که فرد ایستاده است، پا دارای قوس طبیعی نباشد، آن فرد دارای صافی کف پاست. هر پای انسان از ۲۶استخوان تشکیل شده که توسط ۳۳مفصل و تعداد زیادی ماهیچه، تاندون و رباط در کنار یکدیگر قرار گرفتهاند.
وقتی شما دارای پای صاف خواهید بود که قوس داخل پا صاف و کف پا کاملا با سطح زمین در تماس باشد. اگر زمانی که فرد ایستاده است، پا دارای قوس طبیعی نباشد، آن فرد دارای صافی کف پاست. هر پای انسان از ۲۶استخوان تشکیل شده که توسط ۳۳مفصل و تعداد زیادی ماهیچه، تاندون و رباط در کنار یکدیگر قرار گرفتهاند. انواع مختلفی از پروتزهای پای مصنوعی برای ناحیه زیر زانو وجود دارد. پروتزهای زیر زانو از دیرباز مورد استفاده قرار می گرفتند. اگرچه نوع مواد سازنده این پروتزها تا به امروز تغییرات زیادی را به خود دیده است. معمولا امروزه پروتز زیر زانو از پلاستیک شامل پلی پروپیلن، فایبر گلاس یا فیبر کربن و یا حتی فلز ساخته می شود اما در قدیم از چوب هم برای ساخت این نوع پروتزها استفاده می شد. البته امروز به ندرت میتوان پروتزهای چوبی یا فلزی یافت و این نوع از پای مصنوعی را باید در موزه ها دید.
انواع مختلفی از پروتزهای پای مصنوعی برای ناحیه زیر زانو وجود دارد. پروتزهای زیر زانو از دیرباز مورد استفاده قرار می گرفتند. اگرچه نوع مواد سازنده این پروتزها تا به امروز تغییرات زیادی را به خود دیده است. معمولا امروزه پروتز زیر زانو از پلاستیک شامل پلی پروپیلن، فایبر گلاس یا فیبر کربن و یا حتی فلز ساخته می شود اما در قدیم از چوب هم برای ساخت این نوع پروتزها استفاده می شد. البته امروز به ندرت میتوان پروتزهای چوبی یا فلزی یافت و این نوع از پای مصنوعی را باید در موزه ها دید. انحرافات ستون فقرات باید انحنای اندکی داشته باشد تا بتواند استرس و فشار حرکات روزمره را جذب کند. اگر این انحنای طبیعی شدید باشد، مشکل عدم همترازی به وجود میآید و چون فضاهای درون کانال ستون فقرات در بعضی نقاط تنگتر میشود و ریشههای اعصاب مجاور تحت فشار قرار میگیرد، بیمار دچار درد میشود این انحنای غیرعادی معمولاً به صورت بدشکلیهایی مانند اسکولیوز (انحرافات ستون فقرات)، لوردوز (گودی کمر) و کیفوز (گوژپشتی) بروز مییابد. پزشک بهترین روش درمان را پس از اندازهگیری میزان انحنای ستون فقرات توصیه میکند. البته بعضی انواع انحرافات ستون فقرات قابل درمان نیستند و اصلاح بعضی موارد نیز به جراحی نیاز دارد.
انحرافات ستون فقرات باید انحنای اندکی داشته باشد تا بتواند استرس و فشار حرکات روزمره را جذب کند. اگر این انحنای طبیعی شدید باشد، مشکل عدم همترازی به وجود میآید و چون فضاهای درون کانال ستون فقرات در بعضی نقاط تنگتر میشود و ریشههای اعصاب مجاور تحت فشار قرار میگیرد، بیمار دچار درد میشود این انحنای غیرعادی معمولاً به صورت بدشکلیهایی مانند اسکولیوز (انحرافات ستون فقرات)، لوردوز (گودی کمر) و کیفوز (گوژپشتی) بروز مییابد. پزشک بهترین روش درمان را پس از اندازهگیری میزان انحنای ستون فقرات توصیه میکند. البته بعضی انواع انحرافات ستون فقرات قابل درمان نیستند و اصلاح بعضی موارد نیز به جراحی نیاز دارد. پای چنبری که به آن کلاب فوت نیز می گویند، نوعی بیماری مادرزادی است که با ناهنجاری پا بروز پیدا می کند. اگر این بیماری را از نظر ظاهری بررسی کنیم، پنجه های پای فرد مبتلا به پای چنبری به داخل و پاشنه به خارج چرخیده و چین عمیق در کف پا ایجاد شده و پا از مچ به پایین متمایل می شود. این بیماری در زمان نوزادی و تولد کاملا مشخص است. شایع ترین علت بروز پا چنبری، کوتاه بودن تاندون آشیل است که موجب میشود پا به سمت بالا کشیده شود. خوشبختانه، پای چنبری برای خود کودک دردناک نیست و به راحتی نیز درمان میشود. برای آن که نوزاد بتواند در آینده و در دوران کودکی، راه رفتن را بیاموزد، لازم است حتماً پای چنبری را درمان کرد.
پای چنبری که به آن کلاب فوت نیز می گویند، نوعی بیماری مادرزادی است که با ناهنجاری پا بروز پیدا می کند. اگر این بیماری را از نظر ظاهری بررسی کنیم، پنجه های پای فرد مبتلا به پای چنبری به داخل و پاشنه به خارج چرخیده و چین عمیق در کف پا ایجاد شده و پا از مچ به پایین متمایل می شود. این بیماری در زمان نوزادی و تولد کاملا مشخص است. شایع ترین علت بروز پا چنبری، کوتاه بودن تاندون آشیل است که موجب میشود پا به سمت بالا کشیده شود. خوشبختانه، پای چنبری برای خود کودک دردناک نیست و به راحتی نیز درمان میشود. برای آن که نوزاد بتواند در آینده و در دوران کودکی، راه رفتن را بیاموزد، لازم است حتماً پای چنبری را درمان کرد.
