پروتزهای سیلیکونی چه مزیتهایی دارند؟
 پیشرفتهای ایجاد شده در مواد و فناوری به این معناست که امروزه پروتز های بسیار طبیعی برای استفاده کنندگان از ارتز و پروتز ممکن هستند. انگشت دست، قسمتی از دست، انگشت پا، بخشی از پای از دست رفته می توانند با این نوع از پروتزها دوباره بازسازی شوند. پیشتر گفته میشد ساخت هیچ یک از این پروتزها امکان پذیر نیست، ولی امروزه میتوان این پروتزها را جزء بخشی از گزینههای در دسترس بیماران به حساب آورد. خصوصیات سیلیکون اجازه میدهد تا راحتی بیشتر، انتقال یکپارچه و بازیابی زیبایی عضو در شبیه ترین حد به واقعیت ممکن باشد. این اعضا همچنین مزایای کارکردی قابل توجهی را ارائه میدهند. ظاهر زیبای پروتزهای سیلیکونی مطابق ویژگیهای منحصر بفرد بیمار ساخته میشود. رنگ، رنگدانه و چشم عضو سالم را میتوان با هر مقدار جزئیات در پروتز ایجاد کرده، که در نتیجه پروتز یا ارتز ظاهری طبیعی و منحصر بفرد پیدا میکند. یکی دیگر از مزایای آن انتقال یکپارچه بین پروتز و عضو شخص است، که باعث میشود بیش از پیش زیبایی عضو بازیابی گردد.
پیشرفتهای ایجاد شده در مواد و فناوری به این معناست که امروزه پروتز های بسیار طبیعی برای استفاده کنندگان از ارتز و پروتز ممکن هستند. انگشت دست، قسمتی از دست، انگشت پا، بخشی از پای از دست رفته می توانند با این نوع از پروتزها دوباره بازسازی شوند. پیشتر گفته میشد ساخت هیچ یک از این پروتزها امکان پذیر نیست، ولی امروزه میتوان این پروتزها را جزء بخشی از گزینههای در دسترس بیماران به حساب آورد. خصوصیات سیلیکون اجازه میدهد تا راحتی بیشتر، انتقال یکپارچه و بازیابی زیبایی عضو در شبیه ترین حد به واقعیت ممکن باشد. این اعضا همچنین مزایای کارکردی قابل توجهی را ارائه میدهند. ظاهر زیبای پروتزهای سیلیکونی مطابق ویژگیهای منحصر بفرد بیمار ساخته میشود. رنگ، رنگدانه و چشم عضو سالم را میتوان با هر مقدار جزئیات در پروتز ایجاد کرده، که در نتیجه پروتز یا ارتز ظاهری طبیعی و منحصر بفرد پیدا میکند. یکی دیگر از مزایای آن انتقال یکپارچه بین پروتز و عضو شخص است، که باعث میشود بیش از پیش زیبایی عضو بازیابی گردد.
پروتزهای سلیکونی انگشت دست و پا و پروتز دست باید ظاهری بسیار طبیعی داشته باشد که به گونهای اصلاً هیچکس متوجه تفاوت آن با عضو معمولی دست نگردد. به عبارت دیگر، این پروتزها باید دارای جزئیاتی همچون بافت پوست خود شخص، خصوصیات ناخنهای پروتزی، لکههای پیری، کک و مک و غیره باشد.
این مسئله بسیار مهم است که بیمارانی که بخشی از پای خود را از دست دادهاند با پروتزها یا ارتزهایی درمان کنیم که نه تنها احتیاجات زیبایی شخص را برآورده سازد، بلکه اعتماد بنفس او را نیز بازیابی نموده و به او کمک کند تا با مشکلات نقص عضو کنار بیاید.
مزایای پروتزهای سیلیکونی
– پروتزهای پا و انگشتان پا یک سوکت مکش تعلیق سیلیکونی یکپارچه دارد که به دقت برای هر پا طراحی میشود این طراحی کاملاً تماسی، با توزیع فشار برابر سیلیکون پزشکی هیپرآلرژنیک در اطراف بافت باقیمانده از عضو، در صورت پیروی از پروتکل صحیح استفاده از پروتز، احتمال از کار افتادگی پوست و جراحت را کاهش میدهد.
– پروتزهای انگشتان پا و پا بسیار طبیعی هستند به همین خاطر کاربر میتواند کارایی اجتماعی بالایی را برای فعالیتهای متنوع داشته باشد. این مسئله هنگامی که تأثیر خود را نشان میدهد که فرد بخواهد از صندل یا دمپایی استفاده کند.
– از آنجایی که پروتزهای پا و انگشتان پا حاوی تجهیزات سه بعدی شبیه به قطعات پازل است، پر شدگی سیلیکون، شکل مادرزادی بخش از دست رفته عضو را حفظ خواهد کرد و برای بخش جلویی باقیمانده عضو، حمایت فراهم میکند. این به کاهش لنگ زدن در آخرین مرحله راه رفتن کمک میکند.
تولید پروتزهای سیلیکونی در صحت بخش
کلینیک ارتوپدی فنی صحت بخش در سال های اخیر اقدام به عرضه انواع پروتز های سیلیکونی کاربردی و زیبایی کرده است. پروتزهای تولید شده در این مرکز ارتوپدی بر اساس نیاز بیمار به بهترین شکل ممکن و با دقیق ترین ابزار به روز دنیا، اندازه گیری و تولید می شود.


 وقتی صحبت از کلینیک ارتوپدی فنی صحت بخش می رود، در واقع از دهه های متوالی فعالیت حرفه ای، تجربه های اندوخته شده در این سال ها و دانش فنی بالایی صحبت می کنیم که به مرور و با شرکت در رویدادهای آموزشی در ایران و سایر کشورها فراهم آورده شده است. اما این پایان ماجرا نیست. این مرکز مجهز به انواه دستگاه ها بر اساس تکنولوژی های روز دنیاست که برخی از این تکنولوژی ها برای اولین بار در ایران توسط صحت بخش به کار گرفته شده است. با در نظر گرفتن همه این موارد می توان صحت بخش را به عنوان مجهزترین مجموعه ارتوپدی شمالغرب کشور معرفی کرد.
وقتی صحبت از کلینیک ارتوپدی فنی صحت بخش می رود، در واقع از دهه های متوالی فعالیت حرفه ای، تجربه های اندوخته شده در این سال ها و دانش فنی بالایی صحبت می کنیم که به مرور و با شرکت در رویدادهای آموزشی در ایران و سایر کشورها فراهم آورده شده است. اما این پایان ماجرا نیست. این مرکز مجهز به انواه دستگاه ها بر اساس تکنولوژی های روز دنیاست که برخی از این تکنولوژی ها برای اولین بار در ایران توسط صحت بخش به کار گرفته شده است. با در نظر گرفتن همه این موارد می توان صحت بخش را به عنوان مجهزترین مجموعه ارتوپدی شمالغرب کشور معرفی کرد.
 بیماری پلزی یکی از بیماری های بسیار سخت در حوزه ارتوپدی است. این بیماری به معنی فلج کامل در عضلات و اندام هاست. اما پاراپلژی یک بیماری است که باعث فلج در پاها و تنه می شود، در صورتی که دست های بیماری دچار این عارضه نمی شود. این بیماران ممکن است کنترل ادرار خود را نیز از دست بدهند و در تنه و پاها به جز دست ها، حرکت و کنترل نخواهند داشت.
بیماری پلزی یکی از بیماری های بسیار سخت در حوزه ارتوپدی است. این بیماری به معنی فلج کامل در عضلات و اندام هاست. اما پاراپلژی یک بیماری است که باعث فلج در پاها و تنه می شود، در صورتی که دست های بیماری دچار این عارضه نمی شود. این بیماران ممکن است کنترل ادرار خود را نیز از دست بدهند و در تنه و پاها به جز دست ها، حرکت و کنترل نخواهند داشت.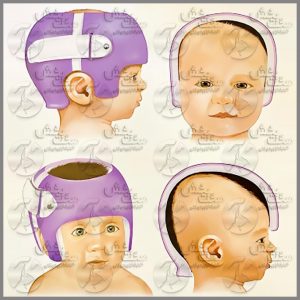
 درمان بد شکلی جمجمه نوزاد
درمان بد شکلی جمجمه نوزاد حتما برای شما نیز این سوال پیش آمده است که ارتوپدی فنی کجاست و در یک کلینیک ارتوپدی فنی مانند کلینیک ارتوپدی فنی صحت بخش چه خدماتی ارائه می شود؟
حتما برای شما نیز این سوال پیش آمده است که ارتوپدی فنی کجاست و در یک کلینیک ارتوپدی فنی مانند کلینیک ارتوپدی فنی صحت بخش چه خدماتی ارائه می شود؟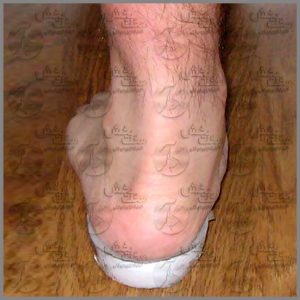 انحراف مچ یا پاشنه پا به سمت داخل و خارج یکی از بیماری های پا در حوزه ارتوپدی است که می تواند باعث اختلال در حرکت و درد در پاها شود. به خصوص اینکه در انحراف پا به سمت خارج، در و ناراحتی اصلی ترین شکایتی است که از سوی بیماران می شود. در واقع انحراف خارجی پاشنه عامل فشار به قسمت خارجی مچ پا محسوب می شود.
انحراف مچ یا پاشنه پا به سمت داخل و خارج یکی از بیماری های پا در حوزه ارتوپدی است که می تواند باعث اختلال در حرکت و درد در پاها شود. به خصوص اینکه در انحراف پا به سمت خارج، در و ناراحتی اصلی ترین شکایتی است که از سوی بیماران می شود. در واقع انحراف خارجی پاشنه عامل فشار به قسمت خارجی مچ پا محسوب می شود.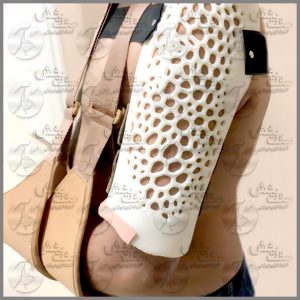
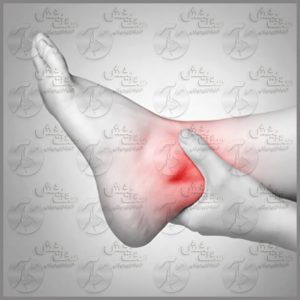 مُچ پا یا قوزک پا بین کف پا و ساق پا قرار دارد. این مفصل طوری در انسان توسعه یافته که دو وظیفه مهم را به خوبی انجام میدهد یکی تحمل سنگینی وزن بدن و دیگری قدرت حرکت و پیشروی را ممکن میسازد. به همین دلیل یکی از مهم ترین مفاصل بدن انسان محسوب می شود و هر گونه درد و مشکل در این مفصل می تواند توان حرکتی انسان را کاهش دهد. البته قوزک پا برآمدگی استخوانی است که در انتهای ساق پا و در قسمت مچ پا قرار دارد. در واقع دو بخش قوزک داخلی و قوزک خارجی وجود دارد. یکی از شکایات شایع در افراد مسن درد و تورم در قسمت خارجی مچ پاست که در شروع این مشکل بدنبال فعالیت رخ داده و با گذشت زمان دائمی خواهد شد.
مُچ پا یا قوزک پا بین کف پا و ساق پا قرار دارد. این مفصل طوری در انسان توسعه یافته که دو وظیفه مهم را به خوبی انجام میدهد یکی تحمل سنگینی وزن بدن و دیگری قدرت حرکت و پیشروی را ممکن میسازد. به همین دلیل یکی از مهم ترین مفاصل بدن انسان محسوب می شود و هر گونه درد و مشکل در این مفصل می تواند توان حرکتی انسان را کاهش دهد. البته قوزک پا برآمدگی استخوانی است که در انتهای ساق پا و در قسمت مچ پا قرار دارد. در واقع دو بخش قوزک داخلی و قوزک خارجی وجود دارد. یکی از شکایات شایع در افراد مسن درد و تورم در قسمت خارجی مچ پاست که در شروع این مشکل بدنبال فعالیت رخ داده و با گذشت زمان دائمی خواهد شد.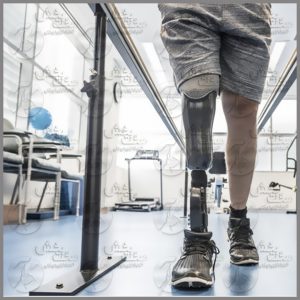 شاید عدم آشنایی با روش کاری در ارتوپدی فنی و مراحل کاری پیش رو باعث شود که استرس زیادی هنگام مراجعه به کلینیک ارتوپدی فنی داشته باشید. اما در واقعیت این جلسات در صورت رعایت برخی از نکات، اصلا جلسات چالشی و سختی برای شما نخواهد بود.
شاید عدم آشنایی با روش کاری در ارتوپدی فنی و مراحل کاری پیش رو باعث شود که استرس زیادی هنگام مراجعه به کلینیک ارتوپدی فنی داشته باشید. اما در واقعیت این جلسات در صورت رعایت برخی از نکات، اصلا جلسات چالشی و سختی برای شما نخواهد بود.